Çocuk Sistemik Lupus Eritematozusu (SLE)
Sistemik Lupus Eritematozus Nedir?
Sistemik lupus eritamatozus (SLE) kısaca Lupus hastalığı olarak da adlandırılır. Özellikle deri, kan, böbrekler, eklemler ve beyin olmak üzere vücudun değişik organlarını etkileme potansiyeli olan, uzun süreli, bazen ömür boyu devam eden bir hastalıktır. Hastalık otoimmün bir hastalıktır. Yani kişinin, bağışıklık sisteminde oluşan değişiklik sonucu, hastanın kendi dokularına karşı antikor üreterek saldırdığı bir bozukluk anlamına gelir. Vücuttaki bir çok doku etkilendiği için bir çok sistemi ilgilendiren farklı belirtiler verebilir.
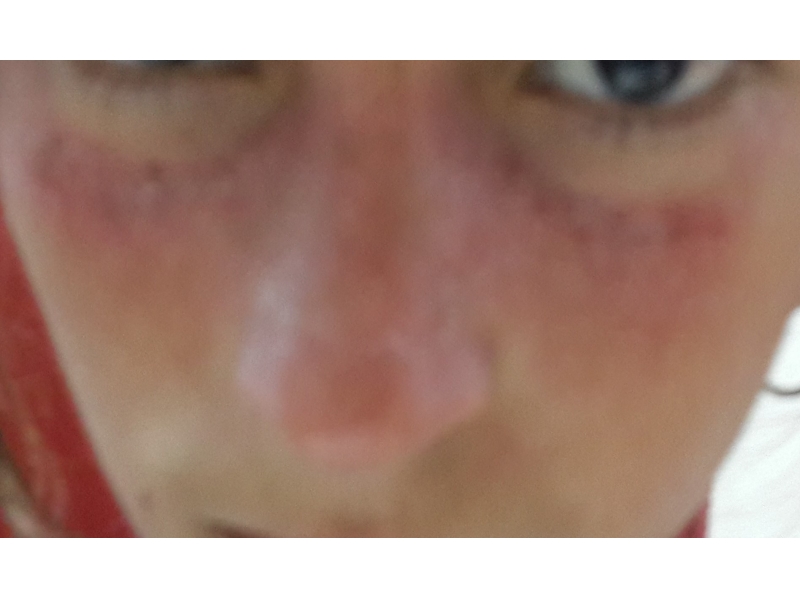
"Sistemik" kelimesi vücudun birçok organını etkilediği anlamına gelir. "Lupus" Latince "kurt" anlamına gelir ve hastaların yüzünde oluşan kurt yüzüne benzeyen, kelebek şeklindeki döküntüye işaret eder. Eritematozus ise Yunanca "kırmızı" anlamına gelir.
Toplumda Ne Kadar Yaygındır?
SLE tüm dünyada bulunur. Koyu cilt rengi olan toplumlarda daha sık rastlanır. Avrupa'da yaklaşık 2.500 kişide bir SLE teşhisi konurken; tüm lupus hastalarının %15 kadarına, 18 yaşından önce tanı konulmuştur. SLE’nin beş yaşından önce başlaması nadir olup, ergenlikten önce başlaması da sık değildir. SLE’nin 18 yaşından önce görülmesi durumunda, hekimler, pediyatrik SLE, juvenil SLE ve çocukluk çağı başlangıçlı SLE gibi değişik isimler kullanmaktadır. Doğurgan çağdaki kadınlar (15-45) en sık etkilenir ve bu yaş grubunda kadınlar erkeklere nazaran 8-10 kat daha sık hastalığa yakalanır. Çocuklarda kızlarda 5-6 kat daha sık görülür.
Hastalığın sebepleri nelerdir?
SLE bulaşıcı olmayan bir hastalıktır. Bağışıklık sisteminin yabancı bir madde ile kişinin kendi doku ve hücreleri arasındaki farkı ayırd etme yeteneğinin kaybolduğu otoimmün bir hastalıktır. Bağışıklık sistemi, kişinin normal hücrelerini yabancı olarak algılayan otoantikorlar üretir ve bu otoantikorlar kişinin kendi hücrelerine saldırır. Bunun sonucunda bazı organlarda (eklemler, deri, böbrekler vs.) iltihaba neden olan otoimmün bir reaksiyon ortaya çıkar. İltihaplanmanın anlamı, etkilenen vücut kısımlarının ısınmış, kızarmış, şiş ve bazen hassas hale gelmesidir. SLE’de olabileceği gibi, iltihap belirtileri uzun süre devam ederse dokularda hasar meydana gelebilir ve normal işlevleri bozulur. Bu nedenle, SLE’de tedavi, iltihabı azaltmayı amaçlar. Ayrıca kan hücrelerine karşı gelişen otoantikorlar onları tahrip edip sayılarını azaltır. Özellikle pıhtılaşmayı sağlayan trombositlere arşı gelişen antikorlar bu hücrelerin sayısını düşürür.
Rastgele çevresel faktörlerle birlikte çok sayıda kalıtımsal risk faktörünün, bahsettiğimiz anormal bağışıklık yanıtından sorumlu olduğu düşünülmektedir. Ancak kalıtsal bir hastalık değildir ve sorumlu genler saptanamamıştır. Ergenlikteki hormonal düzensizlikler ve stresin yanı sıra güneşe maruziyet, viral enfeksiyonlar ve ilaçlar (örn. izoniazid, hidralazin, prokainamid, fenitoin vb.) gibi çevresel faktörler tarafından SLE’nin tetiklenebildiği bilinmektedir.
Önlenebilir mi? Bulaşıcı mıdır?
SLE önlenemez ancak etkilenmiş çocuk, hastalığın başlamasını tetikleyebilen veya alevlenmesine yol açan bazı durumlardan (örneğin güneş kremi sürmeden güneşe maruz kalma, bazı viral enfeksiyonlar, stres, hormonlar ve bazı ilaçlar) kaçınmalıdır.
SLE bulaşıcı değildir. Yani bir kişiden başka bir kişiye geçmez.
Hastalığın Başlıca belirtileri nelerdir?
Hastalık, yeni belirtilerin haftalar, aylar ve hatta yıllar içinde belirmesiyle yavaş yavaş başlayabilir. SLE’li çocuklarda yorgunluk ve halsizlik gibi bu hastalığa özgü olmayan yakınmalar en sık başlangıç yakınmalarıdır. SLE hastası çocukların çoğunda aralıklı veya sürekli ateş, kilo kaybı ve iştah kaybı vardır.
Zamanla, birçok çocukta bir veya birkaç organın tutulumunun yol açtığı, hastalığa özgü yakınmalar gelişir. Deri ve mukoza tutulumu çok yaygındır ve değişik deri döküntüleri, ışığa duyarlılık (güneş ışığına maruziyet döküntüyü tetikler) ile burun veya ağız içinde ülserler bulunabilir. Burun ve yanakların etrafındaki tipik 'kelebek' döküntü, etkilenmiş çocukların üçte biri ile yarısında görülür. Bazen artmış saç dökülmesi (alopesi) fark edilebilir. Soğuğa maruz kalındığında ellerde kızarma, beyazlaşma ve morarma görülebilir (Reynaud fenomeni). Belirtiler arasında eklem şişliği ve katılığı, kas ağrısı, kansızlık, kolay morarma, baş ağrısı, nöbetler ve göğüs ağrısı olabilir. SLE’li çocukların çoğunda bir dereceye kadar böbrek tutulumu olur ve bu tutulum, hastalığın uzun dönemli sonucunu belirleyen başlıca faktördür.
Böbrekte tutulumunun en yaygın belirtileri yüksek kan basıncı, idrarda kan ve protein ile özellikle ayak, bacak ve göz kapaklarında şişliktir.
Hastalık her çocukta benzer seyir gösterir mi?
SLE belirtileri, tek tek olgular arasında çok değişkenlik gösterir, bu yüzden her çocuğun profili ve belirti listesi farklıdır. Yukarıda açıklanan belirtilerin hepsi hastalığın başlangıcında ya da hastalık seyri boyunca herhangi bir zamanda olabilir. Lupusla ilgilenen hekiminizin reçete ettiği ilaçları almak, SLE belirtilerini kontrol etmekte yardımcı olacaktır.
Çocuklardaki hastalık, erişkinlerdeki hastalıktan farklı mıdır?
SLE, çocuklarda ve ergenlerde, yetişkinlerdeki SLE ile benzer şekillerde kendini gösterir. Ancak çocuklarda SLE, daha ağır seyreder. Öyle ki; herhangi bir anda çocuklar daha sıklıkla SLE kaynaklı ciddi iltihap özellikleri gösterirler. SLE'li çocuklarda ayrıca, yetişkinlere göre daha fazla böbrek ve beyin hastalığı oluşur.
SLE Tanısı Nasıl Konur?
SLE tanısı, bazı belirti ve bulguların (halsizlik, yorgunluk, ağrı, ateş, cilt döküntüsü vb.) varlığında, kan ve idrar testleri birlikte değerlendirilerek, diğer hastalıklar dışlandıktan sonra konur. Tüm bulgu ve belirtilerin aynı anda ortaya çıkmaması SLE'nin erken teşhis edilmesini güçleştirebilir. SLE’yi diğer hastalıklardan ayırt etmeyi kolaylaştırmak için Amerikan Romatoloji Koleji (ACR) tarafından SLE'ye işaret eden 11 maddelik bir tanı kriterleri listesi hazırlamıştır.
SLE tanı kriterleri:
- Yüzde, yanaklarda ve burun kökünde “Kelebek” tarzı döküntü (Hastaların %30-50’sinde gözlenir)
- Işığa karşı hassasiyet
- Diskoid lupus: Yüzde, kafa derisinde, kulaklarda, göğüste ve kollarda görülen bozuk para şeklinde, pullu ve kabarık döküntüdür.
- Ağız mukozasında ülserler (Genellikle ağrısız)
- Eklem iltihabı (Artrit): SLE hastası çocukların büyük çoğunluğunu etkiler. El, el bileği, dirsek, diz veya kol ile bacaklardaki diğer eklemlerin şişmesine ve ağrımasına neden olur. Ağrı gezici olabilir, yani bir eklemden diğerine geçer ve vücudun iki tarafında aynı eklemlerde görülebilir. Ancak SLE artriti genel olarak kalıcı eklem bozukluklarına neden olmaz.
- Plörit ve perikardit: Plörit akciğerleri saran tabaka olan plevranın, perikardit ise kalbi saran tabaka olan perikardın iltihaplanmasıdır. Plörit, nefes alırken artan türde bir göğüs ağrısına neden olur.
- Böbrek tutulumu: SLE’li çocukların neredeyse tümünde vardır ve çok hafiften çok şiddetliye kadar değişir. Başlangıçta genellikle belirti vermez ve ancak idrar tahlili ve böbrek işlevine yönelik yapılan kan tetkikleriyle saptanabilir. Belirgin böbrek hasarı olan çocuklarda idrarda protein ve/veya kan ve özellikle ayaklarda ve bacaklarda olmak üzere şişlik görülebilir.
- Merkezi sinir sistemi: Baş ağrısı, havale ve dikkati toplamada ve hatırlamada zorluk, duygu durum değişiklikleri, depresyon ve psikoz (düşünmenin ve davranışın bozulduğu ciddi bir mental durum) gibi nöro-psikiyatrik tablolar yer alır.
- Kan hücresi bozuklukları: Bu bozukluklar, otoantikorların kan hücrelerine saldırması nedeniyle oluşur. Kırmızı kan hücrelerinin yıkımı sonucunda hemolitik anemi gelişebilir. Beyaz kan hücrelerindeki azalma görülebilir. Trombosit sayısı antikorlar sonucu azaldığında, çocuklarda deride kolay morarma ve vücudun çeşitli kısımlarında kanama görülebilir. Hatta bu durum bazen lupusun öncü belirtisi olabilir.
- İmmünolojik bozukluklar: SLE’ye işaret eden otoantikorlar gelişmiştir. Bunlar: a) Anti-fosfolipid antikorlarının, b) Kendi DNA'sına karşı antikorlar (hücrelerin içindeki genetik yapıyı hedef alan otoantikorlar- ANA, anti-ds DNA vb.). c) Anti- Sm antikorları, bu antikorlar neredeyse SLE'ye özgül görüldüğünden sıklıkla tanıyı doğrulamaya yardımcı olur.
- Anti nükleer antikorlar (ANA) (1/320 veya 1/640 titrede olması önemlidir): Nükleus denilen hücre çekirdeğini hedef alan otoantikorlardır. SLE hastalarının hemen hepsinin kanında bulunur. Ancak bu test, başka hastalıklarda ve hatta hafif derecede olaraktan (<1/160 titre) sağlıklı çocukların da yüzde 5-15’inde pozitif olabildiği için, pozitif ANA testi, tek başına SLE’nin kanıtı değildir.
Kesin tanı koymak için, bir hastada hastalığın başından itibaren herhangi bir zamanda bu 11 kriterden en az 4’ünün oluşması gereklidir. Öte yandan tecrübeli bir hekim, 4 kriterden daha azı mevcutken dahi SLE tanısı koyabilir.
SLE’de kullanılan testlerin önemi nedir?
Laboratuvar testleri SLE tanısını koymada ve varsa, hangi iç organda tutulum olduğuna karar vermede yardımcıdır. Düzenli kan ve idrar tetkikleri, hastalığın aktivitesi ve ciddiyetinin izlenmesinde önemlidir.
Tedavi/tam şifayla iyileşme mümkün müdür?
SLE’yi tam olarak iyileştiren, hastalığa özgü bir tedavi şu anda yoktur. SLE tedavisi, hem SLE bulgu ve belirtilerini kontrol etmeye hem de hastalığın yol açtığı organ ve dokulara kalıcı hasarı da içeren komplikasyonları önlemeye yardımcı olur. SLE tanısı ilk konduğunda, hastalık genellikle çok aktiftir. Bu aşamada hastalığı kontrol etmek ve organ hasarını önlemek için yüksek dozda ilaçlar gerekebilir. Pek çok çocukta, SLE alevlenmeleri tedavi ile kontrol altına alınır ve hastalık tedavinin hiç gerekmediği veya çok az gerektiği remisyona (hastalık belirtilerinin kaybolduğu döneme) girebilir.
Kaynak
https://www.printo.it/pediatric-rheumatology/TR/info/3/Sistemik-Lupus-Eritematozus